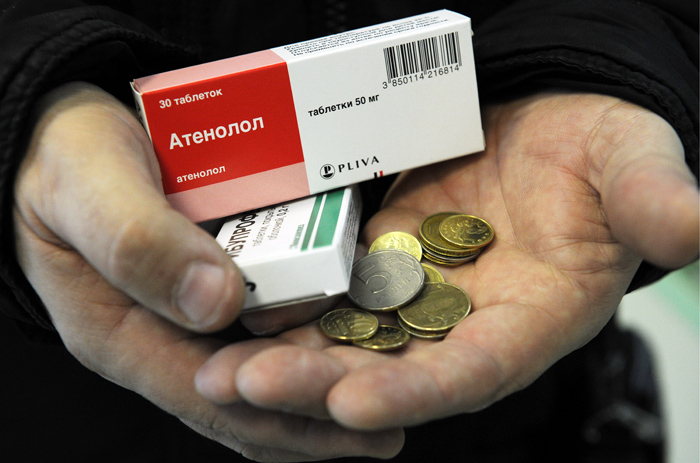
28March 25, 2020 March 26, 2020 March 27, 2020 March 28, 2020 March 29, 2020 March 30, 2020 March 31, 2020 April 1, 2020 April 2, 2020 April 3, 2020 April 4, 2020 April 5, 2020 April 6, 2020 April 7, 2020 April 8, 2020 April 9, 2020 April 10, 2020 April 11, 2020 April 12, 2020 April 13, 2020 April 14, 2020 April 15, 2020 April 16, 2020 April 17, 2020 April 18, 2020 April 19, 2020 April 20, 2020 April 21, 2020 April 22, 2020 April 23, 2020 April 24, 2020 April 25, 2020 April 26, 2020 April 27, 2020 April 28, 2020 April 29, 2020 April 30, 2020 May 1, 2020 May 2, 2020 May 3, 2020 May 4, 2020 May 5, 2020 May 6, 2020 May 7, 2020 May 8, 2020 May 9, 2020 May 10, 2020 May 11, 2020 May 12, 2020 May 13, 2020 May 14, 2020 May 15, 2020 May 16, 2020 May 17, 2020 May 18, 2020 May 19, 2020 May 20, 2020 May 21, 2020 May 22, 2020 May 23, 2020 May 24, 2020 May 25, 2020 May 26, 2020 May 27, 2020 May 28, 2020 May 29, 2020 May 30, 2020 May 31, 2020 June 1, 2020 June 2, 2020 June 3, 2020 June 4, 2020 June 5, 2020 June 6, 2020 June 7, 2020 June 8, 2020 June 9, 2020 June 10, 2020 June 11, 2020 June 12, 2020 June 13, 2020 June 14, 2020 June 15, 2020 June 16, 2020 June 17, 2020 June 18, 2020 June 19, 2020 June 20, 2020 June 21, 2020 June 22, 2020 June 23, 2020 June 24, 2020 June 25, 2020 June 26, 2020 June 27, 2020 June 28, 2020 June 29, 2020 June 30, 2020 July 1, 2020 July 2, 2020 July 3, 2020 July 4, 2020 July 5, 2020 July 6, 2020 July 7, 2020 July 8, 2020 July 9, 2020 July 10, 2020 July 11, 2020 July 12, 2020 July 13, 2020 July 14, 2020 July 15, 2020 July 16, 2020 July 17, 2020 July 18, 2020 July 19, 2020 July 20, 2020 July 21, 2020 July 22, 2020 July 23, 2020 July 24, 2020 July 25, 2020 July 26, 2020 July 27, 2020 July 28, 2020 July 29, 2020 July 30, 2020 July 31, 2020 August 1, 2020 August 2, 2020 August 3, 2020 August 4, 2020 August 5, 2020 August 6, 2020 August 7, 2020 August 8, 2020 August 9, 2020 August 10, 2020 August 11, 2020 August 12, 2020 August 13, 2020 August 14, 2020 August 15, 2020 August 16, 2020 August 17, 2020 August 18, 2020 August 19, 2020 August 20, 2020 August 21, 2020 August 22, 2020 August 23, 2020 August 24, 2020 August 25, 2020 August 26, 2020 August 27, 2020 August 28, 2020 August 29, 2020 August 30, 2020 August 31, 2020 September 1, 2020 September 2, 2020 September 3, 2020 September 4, 2020 September 5, 2020 September 6, 2020 September 7, 2020 September 8, 2020 September 9, 2020 September 10, 2020 September 11, 2020 September 12, 2020 September 13, 2020 September 14, 2020 September 15, 2020 September 16, 2020 September 17, 2020 September 18, 2020 September 19, 2020 September 20, 2020 September 21, 2020 September 22, 2020 September 23, 2020 September 24, 2020 September 25, 2020 September 26, 2020 September 27, 2020 September 28, 2020 September 29, 2020 September 30, 2020 October 1, 2020 October 2, 2020 October 3, 2020 October 4, 2020 October 5, 2020 October 6, 2020 October 7, 2020 October 8, 2020 October 9, 2020 October 10, 2020 October 11, 2020 October 12, 2020 October 13, 2020 October 14, 2020 October 15, 2020 October 16, 2020 October 17, 2020 October 18, 2020 October 19, 2020 October 20, 2020 October 21, 2020 October 22, 2020 October 23, 2020 October 24, 2020 October 25, 2020 October 26, 2020 October 27, 2020 October 28, 2020 October 29, 2020 October 30, 2020 October 31, 2020 November 1, 2020 November 2, 2020 November 3, 2020 November 4, 2020 November 5, 2020 November 6, 2020 November 7, 2020 November 8, 2020 November 9, 2020 November 10, 2020 November 11, 2020 November 12, 2020 November 13, 2020 November 14, 2020 November 15, 2020 November 16, 2020 November 17, 2020 November 18, 2020 November 19, 2020 November 20, 2020 November 21, 2020 November 22, 2020 November 23, 2020 November 24, 2020 November 25, 2020 November 26, 2020 November 27, 2020 November 28, 2020 November 29, 2020 November 30, 2020 December 1, 2020 December 2, 2020 December 3, 2020 December 4, 2020 December 5, 2020 December 6, 2020 December 7, 2020 December 8, 2020 December 9, 2020 December 10, 2020 December 11, 2020 December 12, 2020 December 13, 2020 December 14, 2020 December 15, 2020 December 16, 2020 December 17, 2020 December 18, 2020 December 19, 2020 December 20, 2020 December 21, 2020 December 22, 2020 December 23, 2020 December 24, 2020 December 25, 2020 December 26, 2020 December 27, 2020 December 28, 2020 December 29, 2020 December 30, 2020 December 31, 2020 January 1, 2021 January 2, 2021 January 3, 2021 January 4, 2021 January 5, 2021 January 6, 2021 January 7, 2021 January 8, 2021 January 9, 2021 January 10, 2021 January 11, 2021 January 12, 2021 January 13, 2021 January 14, 2021 January 15, 2021 January 16, 2021 January 17, 2021 January 18, 2021 January 19, 2021 January 20, 2021 January 21, 2021 January 22, 2021 January 23, 2021 January 24, 2021 January 25, 2021 January 26, 2021 January 27, 2021 January 28, 2021 January 29, 2021 January 30, 2021 January 31, 2021 February 1, 2021 February 2, 2021 February 3, 2021 February 4, 2021 February 5, 2021 February 6, 2021 February 7, 2021 February 8, 2021 February 9, 2021 February 10, 2021 February 11, 2021 February 12, 2021 February 13, 2021 February 14, 2021 February 15, 2021 February 16, 2021 February 17, 2021 February 18, 2021 February 19, 2021 February 20, 2021 February 21, 2021 February 22, 2021 February 23, 2021 February 24, 2021 February 25, 2021 February 26, 2021 February 27, 2021 February 28, 2021 March 1, 2021 March 2, 2021 March 3, 2021 March 4, 2021 March 5, 2021 March 6, 2021 March 7, 2021 March 8, 2021 March 9, 2021 March 10, 2021 March 11, 2021 March 12, 2021 March 13, 2021 March 14, 2021 March 15, 2021 March 16, 2021 March 17, 2021 March 18, 2021 March 19, 2021 March 20, 2021 March 21, 2021 March 22, 2021 March 23, 2021 March 24, 2021 March 25, 2021 March 26, 2021 March 27, 2021 March 28, 2021 March 29, 2021 March 30, 2021 March 31, 2021 April 1, 2021 April 2, 2021 April 3, 2021 April 4, 2021 April 5, 2021 April 6, 2021 April 7, 2021 April 8, 2021 April 9, 2021 April 10, 2021 April 11, 2021 April 12, 2021 April 13, 2021 April 14, 2021 April 15, 2021 April 16, 2021 April 17, 2021 April 18, 2021 April 19, 2021 April 20, 2021 April 21, 2021 April 22, 2021 April 23, 2021 April 24, 2021 April 25, 2021 April 26, 2021 April 27, 2021 April 28, 2021 April 29, 2021 April 30, 2021 May 1, 2021 May 2, 2021 May 3, 2021 May 4, 2021 May 5, 2021 May 6, 2021 May 7, 2021 May 8, 2021 May 9, 2021 May 10, 2021 May 11, 2021 May 12, 2021 May 13, 2021 May 14, 2021 May 15, 2021 May 16, 2021 May 17, 2021 May 18, 2021 May 19, 2021 May 20, 2021 May 21, 2021 May 22, 2021 May 23, 2021 May 24, 2021 May 25, 2021 May 26, 2021 May 27, 2021 May 28, 2021 May 29, 2021 May 30, 2021 May 31, 2021 June 1, 2021 June 2, 2021 June 3, 2021 June 4, 2021 June 5, 2021 June 6, 2021 June 7, 2021 June 8, 2021 June 9, 2021 June 10, 2021 June 11, 2021 June 12, 2021 June 13, 2021 June 14, 2021 June 15, 2021 June 16, 2021 June 17, 2021 June 18, 2021 June 19, 2021 June 20, 2021 June 21, 2021 June 22, 2021 June 23, 2021 June 24, 2021 June 25, 2021 June 26, 2021 June 27, 2021 June 28, 2021 June 29, 2021 June 30, 2021 July 1, 2021 July 2, 2021 July 3, 2021 July 4, 2021 July 5, 2021 July 6, 2021 July 7, 2021 July 8, 2021 July 9, 2021 July 10, 2021 July 11, 2021 July 12, 2021 July 13, 2021 July 14, 2021 July 15, 2021 July 16, 2021 July 17, 2021 July 18, 2021 July 19, 2021 July 20, 2021 July 21, 2021 July 22, 2021 July 23, 2021 July 24, 2021 July 25, 2021 July 26, 2021 July 27, 2021 July 28, 2021 July 29, 2021 July 30, 2021 July 31, 2021 August 1, 2021 August 2, 2021 August 3, 2021 August 4, 2021 August 5, 2021 August 6, 2021 August 7, 2021 August 8, 2021 August 9, 2021 August 10, 2021 August 11, 2021 August 12, 2021 August 13, 2021 August 14, 2021 August 15, 2021 August 16, 2021 August 17, 2021 August 18, 2021 August 19, 2021 August 20, 2021 August 21, 2021 August 22, 2021 August 23, 2021 August 24, 2021 August 25, 2021 August 26, 2021 August 27, 2021 August 28, 2021 August 29, 2021 August 30, 2021 August 31, 2021 September 1, 2021 September 2, 2021 September 3, 2021 September 4, 2021 September 5, 2021 September 6, 2021 September 7, 2021 September 8, 2021 September 9, 2021 September 10, 2021 September 11, 2021 September 12, 2021 September 13, 2021 September 14, 2021 September 15, 2021 September 16, 2021 September 17, 2021 September 18, 2021 September 19, 2021 September 20, 2021 September 21, 2021 September 22, 2021 September 23, 2021 September 24, 2021 September 25, 2021 September 26, 2021 September 27, 2021 September 28, 2021 September 29, 2021 September 30, 2021 October 1, 2021 October 2, 2021 October 3, 2021 October 4, 2021 October 5, 2021 October 6, 2021 October 7, 2021 October 8, 2021 October 9, 2021 October 10, 2021 October 11, 2021 October 12, 2021 October 13, 2021 October 14, 2021 October 15, 2021 October 16, 2021 October 17, 2021 October 18, 2021 October 19, 2021 October 20, 2021 October 21, 2021 October 22, 2021 October 23, 2021 October 24, 2021 October 25, 2021 October 26, 2021 October 27, 2021 October 28, 2021 October 29, 2021 October 30, 2021 October 31, 2021 November 1, 2021 November 2, 2021 November 3, 2021 November 4, 2021 November 5, 2021 November 6, 2021 November 7, 2021 November 8, 2021 November 9, 2021 November 10, 2021 November 11, 2021 November 12, 2021 November 13, 2021 November 14, 2021 November 15, 2021 November 16, 2021 November 17, 2021 November 18, 2021 November 19, 2021 November 20, 2021 November 21, 2021 November 22, 2021 November 23, 2021 November 24, 2021 November 25, 2021 November 26, 2021 November 27, 2021 November 28, 2021 November 29, 2021 November 30, 2021 December 1, 2021 December 2, 2021 December 3, 2021 December 4, 2021 December 5, 2021 December 6, 2021 December 7, 2021 December 8, 2021 December 9, 2021 December 10, 2021 December 11, 2021 December 12, 2021 December 13, 2021 December 14, 2021 December 15, 2021 December 16, 2021 December 17, 2021 December 18, 2021 December 19, 2021 December 20, 2021 December 21, 2021 December 22, 2021 December 23, 2021 December 24, 2021 December 25, 2021 December 26, 2021 December 27, 2021 December 28, 2021 December 29, 2021 December 30, 2021 December 31, 2021 January 1, 2022 January 2, 2022 January 3, 2022 January 4, 2022 January 5, 2022 January 6, 2022 January 7, 2022 January 8, 2022 January 9, 2022 January 10, 2022 January 11, 2022 January 12, 2022 January 13, 2022 January 14, 2022 January 15, 2022 January 16, 2022 January 17, 2022 January 18, 2022 January 19, 2022 January 20, 2022 January 21, 2022 January 22, 2022 January 23, 2022 January 24, 2022 January 25, 2022 January 26, 2022 January 27, 2022 January 28, 2022 January 29, 2022 January 30, 2022 January 31, 2022 February 1, 2022 February 2, 2022 February 3, 2022 February 4, 2022 February 5, 2022 February 6, 2022 February 7, 2022 February 8, 2022 February 9, 2022 February 10, 2022 February 11, 2022 February 12, 2022 February 13, 2022 February 14, 2022 February 15, 2022 February 16, 2022 February 17, 2022 February 18, 2022 February 19, 2022 February 20, 2022 February 21, 2022 February 22, 2022 February 23, 2022 February 24, 2022 February 25, 2022 February 26, 2022 February 27, 2022 February 28, 2022 March 1, 2022 March 2, 2022 March 3, 2022 March 4, 2022 March 5, 2022 March 6, 2022 March 7, 2022 March 8, 2022 March 9, 2022 March 10, 2022 March 11, 2022 March 12, 2022 March 13, 2022 March 14, 2022 March 15, 2022 March 16, 2022 March 17, 2022 March 18, 2022 March 19, 2022 March 20, 2022 March 21, 2022 March 22, 2022 March 23, 2022 March 24, 2022 March 25, 2022 March 26, 2022 March 27, 2022 March 28, 2022 March 29, 2022 March 30, 2022 March 31, 2022 April 1, 2022 April 2, 2022 April 3, 2022 April 4, 2022 April 5, 2022 April 6, 2022 April 7, 2022 April 8, 2022 April 9, 2022 April 10, 2022 April 11, 2022 April 12, 2022 April 13, 2022 April 14, 2022 April 15, 2022 April 16, 2022 April 17, 2022 April 18, 2022 April 19, 2022 April 20, 2022 April 21, 2022 April 22, 2022 April 23, 2022 April 24, 2022 April 25, 2022 April 26, 2022 April 27, 2022 April 28, 2022 April 29, 2022 April 30, 2022 May 1, 2022 May 2, 2022 May 3, 2022 May 4, 2022 May 5, 2022 May 6, 2022 May 7, 2022 May 8, 2022 May 9, 2022 May 10, 2022 May 11, 2022 May 12, 2022 May 13, 2022 May 14, 2022 May 15, 2022 May 16, 2022 May 17, 2022 May 18, 2022 May 19, 2022 May 20, 2022 May 21, 2022 May 22, 2022 May 23, 2022 May 24, 2022 May 25, 2022 May 26, 2022 May 27, 2022 May 28, 2022 May 29, 2022 May 30, 2022 May 31, 2022 June 1, 2022 June 2, 2022 June 3, 2022 June 4, 2022 June 5, 2022 June 6, 2022 June 7, 2022 June 8, 2022 June 9, 2022 June 10, 2022 June 11, 2022 June 12, 2022 June 13, 2022 June 14, 2022 June 15, 2022 June 16, 2022 June 17, 2022 June 18, 2022 June 19, 2022 June 20, 2022 June 21, 2022 June 22, 2022 June 23, 2022 June 24, 2022 June 25, 2022 June 26, 2022 June 27, 2022 June 28, 2022 June 29, 2022 June 30, 2022 July 1, 2022 July 2, 2022 July 3, 2022 July 4, 2022 July 5, 2022 July 6, 2022 July 7, 2022 July 8, 2022 July 9, 2022 July 10, 2022 July 11, 2022 July 12, 2022 July 13, 2022 July 14, 2022 July 15, 2022 July 16, 2022 July 17, 2022 July 18, 2022 July 19, 2022 July 20, 2022 July 21, 2022 July 22, 2022 July 23, 2022 July 24, 2022 July 25, 2022 July 26, 2022 July 27, 2022 July 28, 2022 July 29, 2022 July 30, 2022 July 31, 2022 August 1, 2022 August 2, 2022 August 3, 2022 August 4, 2022 August 5, 2022 August 6, 2022 August 7, 2022 August 8, 2022 August 9, 2022 August 10, 2022 August 11, 2022 August 12, 2022 August 13, 2022 August 14, 2022 August 15, 2022 August 16, 2022 August 17, 2022 August 18, 2022 August 19, 2022 August 20, 2022 August 21, 2022 August 22, 2022 August 23, 2022 August 24, 2022 August 25, 2022 August 26, 2022 August 27, 2022 August 28, 2022 August 29, 2022 August 30, 2022 August 31, 2022 September 1, 2022 September 2, 2022 September 3, 2022 September 4, 2022 September 5, 2022 September 6, 2022 September 7, 2022 September 8, 2022 September 9, 2022 September 10, 2022 September 11, 2022 September 12, 2022 September 13, 2022 September 14, 2022 September 15, 2022 September 16, 2022 September 17, 2022 September 18, 2022 September 19, 2022 September 20, 2022 September 21, 2022 September 22, 2022 September 23, 2022 September 24, 2022 September 25, 2022 September 26, 2022 September 27, 2022 September 28, 2022 September 29, 2022 September 30, 2022 October 1, 2022 October 2, 2022 October 3, 2022 October 4, 2022 October 5, 2022 October 6, 2022 October 7, 2022 October 8, 2022 October 9, 2022 October 10, 2022 October 11, 2022 October 12, 2022 October 13, 2022 October 14, 2022 October 15, 2022 October 16, 2022 October 17, 2022 October 18, 2022 October 19, 2022 October 20, 2022 October 21, 2022 October 22, 2022 October 23, 2022 October 24, 2022 October 25, 2022 October 26, 2022 October 27, 2022 October 28, 2022 October 29, 2022 October 30, 2022 October 31, 2022 November 1, 2022 November 2, 2022 November 3, 2022 November 4, 2022 November 5, 2022 November 6, 2022 November 7, 2022 November 8, 2022 November 9, 2022 November 10, 2022 November 11, 2022 November 12, 2022 November 13, 2022 November 14, 2022 November 15, 2022 November 16, 2022 November 17, 2022 November 18, 2022 November 19, 2022 November 20, 2022 November 21, 2022 November 22, 2022 November 23, 2022 November 24, 2022 November 25, 2022 November 26, 2022 November 27, 2022 November 28, 2022 November 29, 2022 November 30, 2022 December 1, 2022 December 2, 2022 December 3, 2022 December 4, 2022 December 5, 2022 December 6, 2022 December 7, 2022 December 8, 2022 December 9, 2022 December 10, 2022 December 11, 2022 December 12, 2022 December 13, 2022 December 14, 2022 December 15, 2022 December 16, 2022 December 17, 2022 December 18, 2022 December 19, 2022 December 20, 2022 December 21, 2022 December 22, 2022 December 23, 2022 December 24, 2022 December 25, 2022 December 26, 2022 December 27, 2022 December 28, 2022 December 29, 2022 December 30, 2022 December 31, 2022 January 1, 2023 January 2, 2023 January 3, 2023 January 4, 2023 January 5, 2023 January 6, 2023 January 7, 2023 January 8, 2023 January 9, 2023 January 10, 2023 January 11, 2023 January 12, 2023 January 13, 2023 January 14, 2023 January 15, 2023 January 16, 2023 January 17, 2023 January 18, 2023 January 19, 2023 January 20, 2023 January 21, 2023 January 22, 2023 January 23, 2023 January 24, 2023 January 25, 2023 January 26, 2023 January 27, 2023 January 28, 2023 January 29, 2023 January 30, 2023 January 31, 2023 February 1, 2023 February 2, 2023 February 3, 2023 February 4, 2023 February 5, 2023 February 6, 2023 February 7, 2023 February 8, 2023 February 9, 2023 February 10, 2023 February 11, 2023 February 12, 2023 February 13, 2023 February 14, 2023 February 15, 2023 February 16, 2023 February 17, 2023 February 18, 2023 February 19, 2023 February 20, 2023 February 21, 2023 February 22, 2023 February 23, 2023 February 24, 2023 February 25, 2023 February 26, 2023 February 27, 2023 February 28, 2023 March 1, 2023 March 2, 2023 March 3, 2023 March 4, 2023 March 5, 2023 March 6, 2023 March 7, 2023 March 8, 2023 March 9, 2023 March 10, 2023 March 11, 2023 March 12, 2023 March 13, 2023 March 14, 2023 March 15, 2023 March 16, 2023 March 17, 2023 March 18, 2023 March 19, 2023 March 20, 2023 March 21, 2023 March 22, 2023 March 23, 2023 March 24, 2023 March 25, 2023 March 26, 2023 March 27, 2023 March 28, 2023 March 29, 2023 March 30, 2023 March 31, 2023 April 1, 2023 April 2, 2023 April 3, 2023 April 4, 2023 April 5, 2023 April 6, 2023 April 7, 2023 April 8, 2023 April 9, 2023 April 10, 2023 April 11, 2023 April 12, 2023 April 13, 2023 April 14, 2023 April 15, 2023 April 16, 2023 April 17, 2023 April 18, 2023 April 19, 2023 April 20, 2023 April 21, 2023 April 22, 2023 April 23, 2023 April 24, 2023 April 25, 2023 April 26, 2023 April 27, 2023 April 28, 2023 April 29, 2023 April 30, 2023 May 1, 2023 May 2, 2023 May 3, 2023 May 4, 2023 May 5, 2023 May 6, 2023 May 7, 2023 May 8, 2023 May 9, 2023 May 10, 2023 May 11, 2023 May 12, 2023 May 13, 2023 May 14, 2023 May 15, 2023 May 16, 2023 May 17, 2023 May 18, 2023 May 19, 2023 May 20, 2023 May 21, 2023 May 22, 2023 May 23, 2023 May 24, 2023 May 25, 2023 May 26, 2023 May 27, 2023 May 28, 2023 May 29, 2023 May 30, 2023 May 31, 2023 June 1, 2023 June 2, 2023 June 3, 2023 June 4, 2023 June 5, 2023 June 6, 2023 June 7, 2023 June 8, 2023 June 9, 2023 June 10, 2023 June 11, 2023 June 12, 2023 June 13, 2023 June 14, 2023 June 15, 2023 June 16, 2023 June 17, 2023 June 18, 2023 June 19, 2023 June 20, 2023 June 21, 2023 June 22, 2023 June 23, 2023 June 24, 2023 June 25, 2023 June 26, 2023 June 27, 2023 June 28, 2023 June 29, 2023 June 30, 2023 July 1, 2023 July 2, 2023 July 3, 2023 July 4, 2023 July 5, 2023 July 6, 2023 July 7, 2023 July 8, 2023 July 9, 2023 July 10, 2023 July 11, 2023 July 12, 2023 July 13, 2023 July 14, 2023 July 15, 2023 July 16, 2023 July 17, 2023 July 18, 2023 July 19, 2023 July 20, 2023 July 21, 2023 July 22, 2023 July 23, 2023 July 24, 2023 July 25, 2023 July 26, 2023 July 27, 2023 July 28, 2023 July 29, 2023 July 30, 2023 July 31, 2023 August 1, 2023 August 2, 2023 August 3, 2023 August 4, 2023 August 5, 2023 August 6, 2023 August 7, 2023 August 8, 2023 August 9, 2023 August 10, 2023 August 11, 2023 August 12, 2023 August 13, 2023 August 14, 2023 August 15, 2023 August 16, 2023 August 17, 2023 August 18, 2023 August 19, 2023 August 20, 2023 August 21, 2023 August 22, 2023 August 23, 2023 August 24, 2023 August 25, 2023 August 26, 2023 August 27, 2023 August 28, 2023 August 29, 2023 August 30, 2023 August 31, 2023 September 1, 2023 September 2, 2023 September 3, 2023 September 4, 2023 September 5, 2023 September 6, 2023 September 7, 2023 September 8, 2023 September 9, 2023 September 10, 2023 September 11, 2023 September 12, 2023 September 13, 2023 September 14, 2023 September 15, 2023 September 16, 2023 September 17, 2023 September 18, 2023 September 19, 2023 September 20, 2023 September 21, 2023 September 22, 2023 September 23, 2023 September 24, 2023 September 25, 2023 September 26, 2023 September 27, 2023 September 28, 2023 September 29, 2023 September 30, 2023 October 1, 2023 October 2, 2023 October 3, 2023 October 4, 2023 October 5, 2023 October 6, 2023 October 7, 2023 October 8, 2023 October 9, 2023 October 10, 2023 October 11, 2023 October 12, 2023 October 13, 2023 October 14, 2023 October 15, 2023 October 16, 2023 October 17, 2023 October 18, 2023 October 19, 2023 October 20, 2023 October 21, 2023 October 22, 2023 October 23, 2023 October 24, 2023 October 25, 2023 October 26, 2023 October 27, 2023 October 28, 2023 October 29, 2023 October 30, 2023 October 31, 2023 November 1, 2023 November 2, 2023 November 3, 2023 November 4, 2023 November 5, 2023 November 6, 2023 November 7, 2023 November 8, 2023 November 9, 2023 November 10, 2023 November 11, 2023 November 12, 2023 November 13, 2023 November 14, 2023 November 15, 2023 November 16, 2023 November 17, 2023 November 18, 2023 November 19, 2023 November 20, 2023 November 21, 2023 November 22, 2023 November 23, 2023 November 24, 2023 November 25, 2023 November 26, 2023 November 27, 2023 November 28, 2023 November 29, 2023 November 30, 2023 December 1, 2023 December 2, 2023 December 3, 2023 December 4, 2023 December 5, 2023 December 6, 2023 December 7, 2023 December 8, 2023 December 9, 2023 December 10, 2023 December 11, 2023 December 12, 2023 December 13, 2023 December 14, 2023 December 15, 2023 December 16, 2023 December 17, 2023 December 18, 2023 December 19, 2023 December 20, 2023 December 21, 2023 December 22, 2023 December 23, 2023 December 24, 2023 December 25, 2023 December 26, 2023 December 27, 2023 December 28, 2023 December 29, 2023 December 30, 2023 December 31, 2023 January 1, 2024 January 2, 2024 January 3, 2024 January 4, 2024 January 5, 2024 January 6, 2024 January 7, 2024 January 8, 2024 January 9, 2024 January 10, 2024 January 11, 2024 January 12, 2024 January 13, 2024 January 14, 2024 January 15, 2024 January 16, 2024 January 17, 2024 January 18, 2024 January 19, 2024 January 20, 2024 January 21, 2024 January 22, 2024 January 23, 2024 January 24, 2024 January 25, 2024 January 26, 2024 January 27, 2024 January 28, 2024 January 29, 2024 January 30, 2024 January 31, 2024 February 1, 2024 February 2, 2024 February 3, 2024 February 4, 2024 February 5, 2024 February 6, 2024 February 7, 2024 February 8, 2024 February 9, 2024 February 10, 2024 February 11, 2024 February 12, 2024 February 13, 2024 February 14, 2024 February 15, 2024 February 16, 2024 February 17, 2024 February 18, 2024 February 19, 2024 February 20, 2024 February 21, 2024 February 22, 2024 February 23, 2024 February 24, 2024 February 25, 2024 February 26, 2024 February 27, 2024 February 28, 2024 February 29, 2024 March 1, 2024 March 2, 2024 March 3, 2024 March 4, 2024 March 5, 2024 March 6, 2024 March 7, 2024 March 8, 2024 March 9, 2024 March 10, 2024 March 11, 2024 March 12, 2024 March 13, 2024 March 14, 2024 March 15, 2024 March 16, 2024 March 17, 2024 March 18, 2024 March 19, 2024 March 20, 2024 March 21, 2024 March 22, 2024 March 23, 2024 March 24, 2024 March 25, 2024 March 26, 2024 March 27, 2024 March 28, 2024 March 29, 2024 March 30, 2024 March 31, 2024 April 1, 2024 April 2, 2024 April 3, 2024 April 4, 2024 April 5, 2024 April 6, 2024 April 7, 2024 April 8, 2024 April 9, 2024 April 10, 2024 April 11, 2024 April 12, 2024 April 13, 2024 April 14, 2024 April 15, 2024 April 16, 2024 April 17, 2024 April 18, 2024 April 19, 2024 April 20, 2024 April 21, 2024 April 22, 2024 April 23, 2024 April 24, 2024 April 25, 2024 April 26, 2024 April 27, 2024 April 28, 2024 April 29, 2024 April 30, 2024 May 1, 2024 May 2, 2024 May 3, 2024 May 4, 2024 May 5, 2024 May 6, 2024 May 7, 2024 May 8, 2024 May 9, 2024 May 10, 2024 May 11, 2024 May 12, 2024 May 13, 2024 May 14, 2024 May 15, 2024 May 16, 2024 May 17, 2024 May 18, 2024 May 19, 2024 May 20, 2024 May 21, 2024 May 22, 2024 May 23, 2024 May 24, 2024 May 25, 2024 May 26, 2024 May 27, 2024 May 28, 2024 May 29, 2024 May 30, 2024 May 31, 2024 June 1, 2024 June 2, 2024 June 3, 2024 June 4, 2024 June 5, 2024 June 6, 2024 June 7, 2024 June 8, 2024 June 9, 2024 June 10, 2024 June 11, 2024 June 12, 2024 June 13, 2024 June 14, 2024 June 15, 2024 June 16, 2024 June 17, 2024 June 18, 2024 June 19, 2024 June 20, 2024 June 21, 2024 June 22, 2024 June 23, 2024 June 24, 2024 June 25, 2024 June 26, 2024 June 27, 2024 June 28, 2024 June 29, 2024 June 30, 2024 July 1, 2024 July 2, 2024 July 3, 2024 July 4, 2024 July 5, 2024 July 6, 2024 July 7, 2024 July 8, 2024 July 9, 2024 July 10, 2024 July 11, 2024 July 12, 2024 July 13, 2024 July 14, 2024 July 15, 2024 July 16, 2024 July 17, 2024 July 18, 2024 July 19, 2024 July 20, 2024 July 21, 2024 July 22, 2024 July 23, 2024 July 24, 2024 July 25, 2024 July 26, 2024 July 27, 2024 July 28, 2024 July 29, 2024 July 30, 2024 July 31, 2024 August 1, 2024 August 2, 2024 August 3, 2024 August 4, 2024 August 5, 2024 August 6, 2024 August 7, 2024 August 8, 2024 August 9, 2024 August 10, 2024 August 11, 2024 August 12, 2024 August 13, 2024 August 14, 2024 August 15, 2024 August 16, 2024 August 17, 2024 August 18, 2024 August 19, 2024 August 20, 2024 August 21, 2024 August 22, 2024 August 23, 2024 August 24, 2024 August 25, 2024 August 26, 2024 August 27, 2024 August 28, 2024 August 29, 2024 August 30, 2024 August 31, 2024 September 1, 2024 September 2, 2024 September 3, 2024 September 4, 2024 September 5, 2024 September 6, 2024 September 7, 2024 September 8, 2024 September 9, 2024 September 10, 2024 September 11, 2024 September 12, 2024 September 13, 2024 September 14, 2024 September 15, 2024 September 16, 2024 September 17, 2024 September 18, 2024 September 19, 2024 September 20, 2024 September 21, 2024 September 22, 2024 September 23, 2024 September 24, 2024 September 25, 2024 September 26, 2024 September 27, 2024 September 28, 2024 September 29, 2024 September 30, 2024 October 1, 2024 October 2, 2024 October 3, 2024 October 4, 2024 October 5, 2024 October 6, 2024 October 7, 2024 October 8, 2024 October 9, 2024 October 10, 2024 October 11, 2024 October 12, 2024 October 13, 2024 October 14, 2024 October 15, 2024 October 16, 2024 October 17, 2024 October 18, 2024 October 19, 2024 October 20, 2024 October 21, 2024 October 22, 2024 October 23, 2024 October 24, 2024 October 25, 2024 October 26, 2024 October 27, 2024 October 28, 2024 October 29, 2024 October 30, 2024 October 31, 2024 November 1, 2024 November 2, 2024 November 3, 2024 November 4, 2024 November 5, 2024 November 6, 2024 November 7, 2024 November 8, 2024 November 9, 2024 November 10, 2024 November 11, 2024 November 12, 2024 November 13, 2024 November 14, 2024 November 15, 2024 November 16, 2024 November 17, 2024 November 18, 2024 November 19, 2024 November 20, 2024 November 21, 2024 November 22, 2024 November 23, 2024 November 24, 2024 November 25, 2024 November 26, 2024 November 27, 2024 November 28, 2024 November 29, 2024 November 30, 2024 December 1, 2024 December 2, 2024 December 3, 2024 December 4, 2024 December 5, 2024 December 6, 2024 December 7, 2024 December 8, 2024 December 9, 2024 December 10, 2024 December 11, 2024 December 12, 2024 December 13, 2024 December 14, 2024 December 15, 2024 December 16, 2024 December 17, 2024 December 18, 2024 December 19, 2024 December 20, 2024 December 21, 2024 December 22, 2024 December 23, 2024 December 24, 2024 December 25, 2024 December 26, 2024 December 27, 2024 December 28, 2024 December 29, 2024 December 30, 2024 December 31, 2024 January 1, 2025 January 2, 2025 January 3, 2025 January 4, 2025 January 5, 2025 January 6, 2025 January 7, 2025 January 8, 2025 January 9, 2025 January 10, 2025 January 11, 2025 January 12, 2025 January 13, 2025 January 14, 2025 January 15, 2025 January 16, 2025 January 17, 2025 January 18, 2025 January 19, 2025 January 20, 2025 January 21, 2025 January 22, 2025 January 23, 2025 January 24, 2025 January 25, 2025 January 26, 2025 January 27, 2025 January 28, 2025 January 29, 2025 January 30, 2025 January 31, 2025 February 1, 2025 February 2, 2025 February 3, 2025 February 4, 2025 February 5, 2025 February 6, 2025 February 7, 2025 February 8, 2025 February 9, 2025 February 10, 2025 February 11, 2025 February 12, 2025 February 13, 2025 February 14, 2025 February 15, 2025 February 16, 2025 February 17, 2025 February 18, 2025 February 19, 2025 February 20, 2025 February 21, 2025 February 22, 2025 February 23, 2025 February 24, 2025 February 25, 2025 February 26, 2025 February 27, 2025 February 28, 2025 March 1, 2025 March 2, 2025 March 3, 2025 March 4, 2025 March 5, 2025 March 6, 2025 March 7, 2025 March 8, 2025 March 9, 2025 March 10, 2025 March 11, 2025 March 12, 2025 March 13, 2025 March 14, 2025 March 15, 2025 March 16, 2025 March 17, 2025 March 18, 2025 March 19, 2025 March 25, 2020 March 26, 2020 March 27, 2020 March 28, 2020 March 29, 2020 March 30, 2020 March 31, 2020 April 1, 2020 April 2, 2020 April 3, 2020 April 4, 2020 April 5, 2020 April 6, 2020 April 7, 2020 April 8, 2020 April 9, 2020 April 10, 2020 April 11, 2020 April 12, 2020 April 13, 2020 April 14, 2020 April 15, 2020 April 16, 2020 April 17, 2020 April 18, 2020 April 19, 2020 April 20, 2020 April 21, 2020 April 22, 2020 April 23, 2020 April 24, 2020 April 25, 2020 April 26, 2020 April 27, 2020 April 28, 2020 April 29, 2020 April 30, 2020 May 1, 2020 May 2, 2020 May 3, 2020 May 4, 2020 May 5, 2020 May 6, 2020 May 7, 2020 May 8, 2020 May 9, 2020 May 10, 2020 May 11, 2020 May 12, 2020 May 13, 2020 May 14, 2020 May 15, 2020 May 16, 2020 May 17, 2020 May 18, 2020 May 19, 2020 May 20, 2020 May 21, 2020 May 22, 2020 May 23, 2020 May 24, 2020 May 25, 2020 May 26, 2020 May 27, 2020 May 28, 2020 May 29, 2020 May 30, 2020 May 31, 2020 June 1, 2020 June 2, 2020 June 3, 2020 June 4, 2020 June 5, 2020 June 6, 2020 June 7, 2020 June 8, 2020 June 9, 2020 June 10, 2020 June 11, 2020 June 12, 2020 June 13, 2020 June 14, 2020 June 15, 2020 June 16, 2020 June 17, 2020 June 18, 2020 June 19, 2020 June 20, 2020 June 21, 2020 June 22, 2020 June 23, 2020 June 24, 2020 June 25, 2020 June 26, 2020 June 27, 2020 June 28, 2020 June 29, 2020 June 30, 2020 July 1, 2020 July 2, 2020 July 3, 2020 July 4, 2020 July 5, 2020 July 6, 2020 July 7, 2020 July 8, 2020 July 9, 2020 July 10, 2020 July 11, 2020 July 12, 2020 July 13, 2020 July 14, 2020 July 15, 2020 July 16, 2020 July 17, 2020 July 18, 2020 July 19, 2020 July 20, 2020 July 21, 2020 July 22, 2020 July 23, 2020 July 24, 2020 July 25, 2020 July 26, 2020 July 27, 2020 July 28, 2020 July 29, 2020 July 30, 2020 July 31, 2020 August 1, 2020 August 2, 2020 August 3, 2020 August 4, 2020 August 5, 2020 August 6, 2020 August 7, 2020 August 8, 2020 August 9, 2020 August 10, 2020 August 11, 2020 August 12, 2020 August 13, 2020 August 14, 2020 August 15, 2020 August 16, 2020 August 17, 2020 August 18, 2020 August 19, 2020 August 20, 2020 August 21, 2020 August 22, 2020 August 23, 2020 August 24, 2020 August 25, 2020 August 26, 2020 August 27, 2020 August 28, 2020 August 29, 2020 August 30, 2020 August 31, 2020 September 1, 2020 September 2, 2020 September 3, 2020 September 4, 2020 September 5, 2020 September 6, 2020 September 7, 2020 September 8, 2020 September 9, 2020 September 10, 2020 September 11, 2020 September 12, 2020 September 13, 2020 September 14, 2020 September 15, 2020 September 16, 2020 September 17, 2020 September 18, 2020 September 19, 2020 September 20, 2020 September 21, 2020 September 22, 2020 September 23, 2020 September 24, 2020 September 25, 2020 September 26, 2020 September 27, 2020 September 28, 2020 September 29, 2020 September 30, 2020 October 1, 2020 October 2, 2020 October 3, 2020 October 4, 2020 October 5, 2020 October 6, 2020 October 7, 2020 October 8, 2020 October 9, 2020 October 10, 2020 October 11, 2020 October 12, 2020 October 13, 2020 October 14, 2020 October 15, 2020 October 16, 2020 October 17, 2020 October 18, 2020 October 19, 2020 October 20, 2020 October 21, 2020 October 22, 2020 October 23, 2020 October 24, 2020 October 25, 2020 October 26, 2020 October 27, 2020 October 28, 2020 October 29, 2020 October 30, 2020 October 31, 2020 November 1, 2020 November 2, 2020 November 3, 2020 November 4, 2020 November 5, 2020 November 6, 2020 November 7, 2020 November 8, 2020 November 9, 2020 November 10, 2020 November 11, 2020 November 12, 2020 November 13, 2020 November 14, 2020 November 15, 2020 November 16, 2020 November 17, 2020 November 18, 2020 November 19, 2020 November 20, 2020 November 21, 2020 November 22, 2020 November 23, 2020 November 24, 2020 November 25, 2020 November 26, 2020 November 27, 2020 November 28, 2020 November 29, 2020 November 30, 2020 December 1, 2020 December 2, 2020 December 3, 2020 December 4, 2020 December 5, 2020 December 6, 2020 December 7, 2020 December 8, 2020 December 9, 2020 December 10, 2020 December 11, 2020 December 12, 2020 December 13, 2020 December 14, 2020 December 15, 2020 December 16, 2020 December 17, 2020 December 18, 2020 December 19, 2020 December 20, 2020 December 21, 2020 December 22, 2020 December 23, 2020 December 24, 2020 December 25, 2020 December 26, 2020 December 27, 2020 December 28, 2020 December 29, 2020 December 30, 2020 December 31, 2020 January 1, 2021 January 2, 2021 January 3, 2021 January 4, 2021 January 5, 2021 January 6, 2021 January 7, 2021 January 8, 2021 January 9, 2021 January 10, 2021 January 11, 2021 January 12, 2021 January 13, 2021 January 14, 2021 January 15, 2021 January 16, 2021 January 17, 2021 January 18, 2021 January 19, 2021 January 20, 2021 January 21, 2021 January 22, 2021 January 23, 2021 January 24, 2021 January 25, 2021 January 26, 2021 January 27, 2021 January 28, 2021 January 29, 2021 January 30, 2021 January 31, 2021 February 1, 2021 February 2, 2021 February 3, 2021 February 4, 2021 February 5, 2021 February 6, 2021 February 7, 2021 February 8, 2021 February 9, 2021 February 10, 2021 February 11, 2021 February 12, 2021 February 13, 2021 February 14, 2021 February 15, 2021 February 16, 2021 February 17, 2021 February 18, 2021 February 19, 2021 February 20, 2021 February 21, 2021 February 22, 2021 February 23, 2021 February 24, 2021 February 25, 2021 February 26, 2021 February 27, 2021 February 28, 2021 March 1, 2021 March 2, 2021 March 3, 2021 March 4, 2021 March 5, 2021 March 6, 2021 March 7, 2021 March 8, 2021 March 9, 2021 March 10, 2021 March 11, 2021 March 12, 2021 March 13, 2021 March 14, 2021 March 15, 2021 March 16, 2021 March 17, 2021 March 18, 2021 March 19, 2021 March 20, 2021 March 21, 2021 March 22, 2021 March 23, 2021 March 24, 2021 March 25, 2021 March 26, 2021 March 27, 2021 March 28, 2021 March 29, 2021 March 30, 2021 March 31, 2021 April 1, 2021 April 2, 2021 April 3, 2021 April 4, 2021 April 5, 2021 April 6, 2021 April 7, 2021 April 8, 2021 April 9, 2021 April 10, 2021 April 11, 2021 April 12, 2021 April 13, 2021 April 14, 2021 April 15, 2021 April 16, 2021 April 17, 2021 April 18, 2021 April 19, 2021 April 20, 2021 April 21, 2021 April 22, 2021 April 23, 2021 April 24, 2021 April 25, 2021 April 26, 2021 April 27, 2021 April 28, 2021 April 29, 2021 April 30, 2021 May 1, 2021 May 2, 2021 May 3, 2021 May 4, 2021 May 5, 2021 May 6, 2021 May 7, 2021 May 8, 2021 May 9, 2021 May 10, 2021 May 11, 2021 May 12, 2021 May 13, 2021 May 14, 2021 May 15, 2021 May 16, 2021 May 17, 2021 May 18, 2021 May 19, 2021 May 20, 2021 May 21, 2021 May 22, 2021 May 23, 2021 May 24, 2021 May 25, 2021 May 26, 2021 May 27, 2021 May 28, 2021 May 29, 2021 May 30, 2021 May 31, 2021 June 1, 2021 June 2, 2021 June 3, 2021 June 4, 2021 June 5, 2021 June 6, 2021 June 7, 2021 June 8, 2021 June 9, 2021 June 10, 2021 June 11, 2021 June 12, 2021 June 13, 2021 June 14, 2021 June 15, 2021 June 16, 2021 June 17, 2021 June 18, 2021 June 19, 2021 June 20, 2021 June 21, 2021 June 22, 2021 June 23, 2021 June 24, 2021 June 25, 2021 June 26, 2021 June 27, 2021 June 28, 2021 June 29, 2021 June 30, 2021 July 1, 2021 July 2, 2021 July 3, 2021 July 4, 2021 July 5, 2021 July 6, 2021 July 7, 2021 July 8, 2021 July 9, 2021 July 10, 2021 July 11, 2021 July 12, 2021 July 13, 2021 July 14, 2021 July 15, 2021 July 16, 2021 July 17, 2021 July 18, 2021 July 19, 2021 July 20, 2021 July 21, 2021 July 22, 2021 July 23, 2021 July 24, 2021 July 25, 2021 July 26, 2021 July 27, 2021 July 28, 2021 July 29, 2021 July 30, 2021 July 31, 2021 August 1, 2021 August 2, 2021 August 3, 2021 August 4, 2021 August 5, 2021 August 6, 2021 August 7, 2021 August 8, 2021 August 9, 2021 August 10, 2021 August 11, 2021 August 12, 2021 August 13, 2021 August 14, 2021 August 15, 2021 August 16, 2021 August 17, 2021 August 18, 2021 August 19, 2021 August 20, 2021 August 21, 2021 August 22, 2021 August 23, 2021 August 24, 2021 August 25, 2021 August 26, 2021 August 27, 2021 August 28, 2021 August 29, 2021 August 30, 2021 August 31, 2021 September 1, 2021 September 2, 2021 September 3, 2021 September 4, 2021 September 5, 2021 September 6, 2021 September 7, 2021 September 8, 2021 September 9, 2021 September 10, 2021 September 11, 2021 September 12, 2021 September 13, 2021 September 14, 2021 September 15, 2021 September 16, 2021 September 17, 2021 September 18, 2021 September 19, 2021 September 20, 2021 September 21, 2021 September 22, 2021 September 23, 2021 September 24, 2021 September 25, 2021 September 26, 2021 September 27, 2021 September 28, 2021 September 29, 2021 September 30, 2021 October 1, 2021 October 2, 2021 October 3, 2021 October 4, 2021 October 5, 2021 October 6, 2021 October 7, 2021 October 8, 2021 October 9, 2021 October 10, 2021 October 11, 2021 October 12, 2021 October 13, 2021 October 14, 2021 October 15, 2021 October 16, 2021 October 17, 2021 October 18, 2021 October 19, 2021 October 20, 2021 October 21, 2021 October 22, 2021 October 23, 2021 October 24, 2021 October 25, 2021 October 26, 2021 October 27, 2021 October 28, 2021 October 29, 2021 October 30, 2021 October 31, 2021 November 1, 2021 November 2, 2021 November 3, 2021 November 4, 2021 November 5, 2021 November 6, 2021 November 7, 2021 November 8, 2021 November 9, 2021 November 10, 2021 November 11, 2021 November 12, 2021 November 13, 2021 November 14, 2021 November 15, 2021 November 16, 2021 November 17, 2021 November 18, 2021 November 19, 2021 November 20, 2021 November 21, 2021 November 22, 2021 November 23, 2021 November 24, 2021 November 25, 2021 November 26, 2021 November 27, 2021 November 28, 2021 November 29, 2021 November 30, 2021 December 1, 2021 December 2, 2021 December 3, 2021 December 4, 2021 December 5, 2021 December 6, 2021 December 7, 2021 December 8, 2021 December 9, 2021 December 10, 2021 December 11, 2021 December 12, 2021 December 13, 2021 December 14, 2021 December 15, 2021 December 16, 2021 December 17, 2021 December 18, 2021 December 19, 2021 December 20, 2021 December 21, 2021 December 22, 2021 December 23, 2021 December 24, 2021 December 25, 2021 December 26, 2021 December 27, 2021 December 28, 2021 December 29, 2021 December 30, 2021 December 31, 2021 January 1, 2022 January 2, 2022 January 3, 2022 January 4, 2022 January 5, 2022 January 6, 2022 January 7, 2022 January 8, 2022 January 9, 2022 January 10, 2022 January 11, 2022 January 12, 2022 January 13, 2022 January 14, 2022 January 15, 2022 January 16, 2022 January 17, 2022 January 18, 2022 January 19, 2022 January 20, 2022 January 21, 2022 January 22, 2022 January 23, 2022 January 24, 2022 January 25, 2022 January 26, 2022 January 27, 2022 January 28, 2022 January 29, 2022 January 30, 2022 January 31, 2022 February 1, 2022 February 2, 2022 February 3, 2022 February 4, 2022 February 5, 2022 February 6, 2022 February 7, 2022 February 8, 2022 February 9, 2022 February 10, 2022 February 11, 2022 February 12, 2022 February 13, 2022 February 14, 2022 February 15, 2022 February 16, 2022 February 17, 2022 February 18, 2022 February 19, 2022 February 20, 2022 February 21, 2022 February 22, 2022 February 23, 2022 February 24, 2022 February 25, 2022 February 26, 2022 February 27, 2022 February 28, 2022 March 1, 2022 March 2, 2022 March 3, 2022 March 4, 2022 March 5, 2022 March 6, 2022 March 7, 2022 March 8, 2022 March 9, 2022 March 10, 2022 March 11, 2022 March 12, 2022 March 13, 2022 March 14, 2022 March 15, 2022 March 16, 2022 March 17, 2022 March 18, 2022 March 19, 2022 March 20, 2022 March 21, 2022 March 22, 2022 March 23, 2022 March 24, 2022 March 25, 2022 March 26, 2022 March 27, 2022 March 28, 2022 March 29, 2022 March 30, 2022 March 31, 2022 April 1, 2022 April 2, 2022 April 3, 2022 April 4, 2022 April 5, 2022 April 6, 2022 April 7, 2022 April 8, 2022 April 9, 2022 April 10, 2022 April 11, 2022 April 12, 2022 April 13, 2022 April 14, 2022 April 15, 2022 April 16, 2022 April 17, 2022 April 18, 2022 April 19, 2022 April 20, 2022 April 21, 2022 April 22, 2022 April 23, 2022 April 24, 2022 April 25, 2022 April 26, 2022 April 27, 2022 April 28, 2022 April 29, 2022 April 30, 2022 May 1, 2022 May 2, 2022 May 3, 2022 May 4, 2022 May 5, 2022 May 6, 2022 May 7, 2022 May 8, 2022 May 9, 2022 May 10, 2022 May 11, 2022 May 12, 2022 May 13, 2022 May 14, 2022 May 15, 2022 May 16, 2022 May 17, 2022 May 18, 2022 May 19, 2022 May 20, 2022 May 21, 2022 May 22, 2022 May 23, 2022 May 24, 2022 May 25, 2022 May 26, 2022 May 27, 2022 May 28, 2022 May 29, 2022 May 30, 2022 May 31, 2022 June 1, 2022 June 2, 2022 June 3, 2022 June 4, 2022 June 5, 2022 June 6, 2022 June 7, 2022 June 8, 2022 June 9, 2022 June 10, 2022 June 11, 2022 June 12, 2022 June 13, 2022 June 14, 2022 June 15, 2022 June 16, 2022 June 17, 2022 June 18, 2022 June 19, 2022 June 20, 2022 June 21, 2022 June 22, 2022 June 23, 2022 June 24, 2022 June 25, 2022 June 26, 2022 June 27, 2022 June 28, 2022 June 29, 2022 June 30, 2022 July 1, 2022 July 2, 2022 July 3, 2022 July 4, 2022 July 5, 2022 July 6, 2022 July 7, 2022 July 8, 2022 July 9, 2022 July 10, 2022 July 11, 2022 July 12, 2022 July 13, 2022 July 14, 2022 July 15, 2022 July 16, 2022 July 17, 2022 July 18, 2022 July 19, 2022 July 20, 2022 July 21, 2022 July 22, 2022 July 23, 2022 July 24, 2022 July 25, 2022 July 26, 2022 July 27, 2022 July 28, 2022 July 29, 2022 July 30, 2022 July 31, 2022 August 1, 2022 August 2, 2022 August 3, 2022 August 4, 2022 August 5, 2022 August 6, 2022 August 7, 2022 August 8, 2022 August 9, 2022 August 10, 2022 August 11, 2022 August 12, 2022 August 13, 2022 August 14, 2022 August 15, 2022 August 16, 2022 August 17, 2022 August 18, 2022 August 19, 2022 August 20, 2022 August 21, 2022 August 22, 2022 August 23, 2022 August 24, 2022 August 25, 2022 August 26, 2022 August 27, 2022 August 28, 2022 August 29, 2022 August 30, 2022 August 31, 2022 September 1, 2022 September 2, 2022 September 3, 2022 September 4, 2022 September 5, 2022 September 6, 2022 September 7, 2022 September 8, 2022 September 9, 2022 September 10, 2022 September 11, 2022 September 12, 2022 September 13, 2022 September 14, 2022 September 15, 2022 September 16, 2022 September 17, 2022 September 18, 2022 September 19, 2022 September 20, 2022 September 21, 2022 September 22, 2022 September 23, 2022 September 24, 2022 September 25, 2022 September 26, 2022 September 27, 2022 September 28, 2022 September 29, 2022 September 30, 2022 October 1, 2022 October 2, 2022 October 3, 2022 October 4, 2022 October 5, 2022 October 6, 2022 October 7, 2022 October 8, 2022 October 9, 2022 October 10, 2022 October 11, 2022 October 12, 2022 October 13, 2022 October 14, 2022 October 15, 2022 October 16, 2022 October 17, 2022 October 18, 2022 October 19, 2022 October 20, 2022 October 21, 2022 October 22, 2022 October 23, 2022 October 24, 2022 October 25, 2022 October 26, 2022 October 27, 2022 October 28, 2022 October 29, 2022 October 30, 2022 October 31, 2022 November 1, 2022 November 2, 2022 November 3, 2022 November 4, 2022 November 5, 2022 November 6, 2022 November 7, 2022 November 8, 2022 November 9, 2022 November 10, 2022 November 11, 2022 November 12, 2022 November 13, 2022 November 14, 2022 November 15, 2022 November 16, 2022 November 17, 2022 November 18, 2022 November 19, 2022 November 20, 2022 November 21, 2022 November 22, 2022 November 23, 2022 November 24, 2022 November 25, 2022 November 26, 2022 November 27, 2022 November 28, 2022 November 29, 2022 November 30, 2022 December 1, 2022 December 2, 2022 December 3, 2022 December 4, 2022 December 5, 2022 December 6, 2022 December 7, 2022 December 8, 2022 December 9, 2022 December 10, 2022 December 11, 2022 December 12, 2022 December 13, 2022 December 14, 2022 December 15, 2022 December 16, 2022 December 17, 2022 December 18, 2022 December 19, 2022 December 20, 2022 December 21, 2022 December 22, 2022 December 23, 2022 December 24, 2022 December 25, 2022 December 26, 2022 December 27, 2022 December 28, 2022 December 29, 2022 December 30, 2022 December 31, 2022 January 1, 2023 January 2, 2023 January 3, 2023 January 4, 2023 January 5, 2023 January 6, 2023 January 7, 2023 January 8, 2023 January 9, 2023 January 10, 2023 January 11, 2023 January 12, 2023 January 13, 2023 January 14, 2023 January 15, 2023 January 16, 2023 January 17, 2023 January 18, 2023 January 19, 2023 January 20, 2023 January 21, 2023 January 22, 2023 January 23, 2023 January 24, 2023 January 25, 2023 January 26, 2023 January 27, 2023 January 28, 2023 January 29, 2023 January 30, 2023 January 31, 2023 February 1, 2023 February 2, 2023 February 3, 2023 February 4, 2023 February 5, 2023 February 6, 2023 February 7, 2023 February 8, 2023 February 9, 2023 February 10, 2023 February 11, 2023 February 12, 2023 February 13, 2023 February 14, 2023 February 15, 2023 February 16, 2023 February 17, 2023 February 18, 2023 February 19, 2023 February 20, 2023 February 21, 2023 February 22, 2023 February 23, 2023 February 24, 2023 February 25, 2023 February 26, 2023 February 27, 2023 February 28, 2023 March 1, 2023 March 2, 2023 March 3, 2023 March 4, 2023 March 5, 2023 March 6, 2023 March 7, 2023 March 8, 2023 March 9, 2023 March 10, 2023 March 11, 2023 March 12, 2023 March 13, 2023 March 14, 2023 March 15, 2023 March 16, 2023 March 17, 2023 March 18, 2023 March 19, 2023 March 20, 2023 March 21, 2023 March 22, 2023 March 23, 2023 March 24, 2023 March 25, 2023 March 26, 2023 March 27, 2023 March 28, 2023 March 29, 2023 March 30, 2023 March 31, 2023 April 1, 2023 April 2, 2023 April 3, 2023 April 4, 2023 April 5, 2023 April 6, 2023 April 7, 2023 April 8, 2023 April 9, 2023 April 10, 2023 April 11, 2023 April 12, 2023 April 13, 2023 April 14, 2023 April 15, 2023 April 16, 2023 April 17, 2023 April 18, 2023 April 19, 2023 April 20, 2023 April 21, 2023 April 22, 2023 April 23, 2023 April 24, 2023 April 25, 2023 April 26, 2023 April 27, 2023 April 28, 2023 April 29, 2023 April 30, 2023 May 1, 2023 May 2, 2023 May 3, 2023 May 4, 2023 May 5, 2023 May 6, 2023 May 7, 2023 May 8, 2023 May 9, 2023 May 10, 2023 May 11, 2023 May 12, 2023 May 13, 2023 May 14, 2023 May 15, 2023 May 16, 2023 May 17, 2023 May 18, 2023 May 19, 2023 May 20, 2023 May 21, 2023 May 22, 2023 May 23, 2023 May 24, 2023 May 25, 2023 May 26, 2023 May 27, 2023 May 28, 2023 May 29, 2023 May 30, 2023 May 31, 2023 June 1, 2023 June 2, 2023 June 3, 2023 June 4, 2023 June 5, 2023 June 6, 2023 June 7, 2023 June 8, 2023 June 9, 2023 June 10, 2023 June 11, 2023 June 12, 2023 June 13, 2023 June 14, 2023 June 15, 2023 June 16, 2023 June 17, 2023 June 18, 2023 June 19, 2023 June 20, 2023 June 21, 2023 June 22, 2023 June 23, 2023 June 24, 2023 June 25, 2023 June 26, 2023 June 27, 2023 June 28, 2023 June 29, 2023 June 30, 2023 July 1, 2023 July 2, 2023 July 3, 2023 July 4, 2023 July 5, 2023 July 6, 2023 July 7, 2023 July 8, 2023 July 9, 2023 July 10, 2023 July 11, 2023 July 12, 2023 July 13, 2023 July 14, 2023 July 15, 2023 July 16, 2023 July 17, 2023 July 18, 2023 July 19, 2023 July 20, 2023 July 21, 2023 July 22, 2023 July 23, 2023 July 24, 2023 July 25, 2023 July 26, 2023 July 27, 2023 July 28, 2023 July 29, 2023 July 30, 2023 July 31, 2023 August 1, 2023 August 2, 2023 August 3, 2023 August 4, 2023 August 5, 2023 August 6, 2023 August 7, 2023 August 8, 2023 August 9, 2023 August 10, 2023 August 11, 2023 August 12, 2023 August 13, 2023 August 14, 2023 August 15, 2023 August 16, 2023 August 17, 2023 August 18, 2023 August 19, 2023 August 20, 2023 August 21, 2023 August 22, 2023 August 23, 2023 August 24, 2023 August 25, 2023 August 26, 2023 August 27, 2023 August 28, 2023 August 29, 2023 August 30, 2023 August 31, 2023 September 1, 2023 September 2, 2023 September 3, 2023 September 4, 2023 September 5, 2023 September 6, 2023 September 7, 2023 September 8, 2023 September 9, 2023 September 10, 2023 September 11, 2023 September 12, 2023 September 13, 2023 September 14, 2023 September 15, 2023 September 16, 2023 September 17, 2023 September 18, 2023 September 19, 2023 September 20, 2023 September 21, 2023 September 22, 2023 September 23, 2023 September 24, 2023 September 25, 2023 September 26, 2023 September 27, 2023 September 28, 2023 September 29, 2023 September 30, 2023 October 1, 2023 October 2, 2023 October 3, 2023 October 4, 2023 October 5, 2023 October 6, 2023 October 7, 2023 October 8, 2023 October 9, 2023 October 10, 2023 October 11, 2023 October 12, 2023 October 13, 2023 October 14, 2023 October 15, 2023 October 16, 2023 October 17, 2023 October 18, 2023 October 19, 2023 October 20, 2023 October 21, 2023 October 22, 2023 October 23, 2023 October 24, 2023 October 25, 2023 October 26, 2023 October 27, 2023 October 28, 2023 October 29, 2023 October 30, 2023 October 31, 2023 November 1, 2023 November 2, 2023 November 3, 2023 November 4, 2023 November 5, 2023 November 6, 2023 November 7, 2023 November 8, 2023 November 9, 2023 November 10, 2023 November 11, 2023 November 12, 2023 November 13, 2023 November 14, 2023 November 15, 2023 November 16, 2023 November 17, 2023 November 18, 2023 November 19, 2023 November 20, 2023 November 21, 2023 November 22, 2023 November 23, 2023 November 24, 2023 November 25, 2023 November 26, 2023 November 27, 2023 November 28, 2023 November 29, 2023 November 30, 2023 December 1, 2023 December 2, 2023 December 3, 2023 December 4, 2023 December 5, 2023 December 6, 2023 December 7, 2023 December 8, 2023 December 9, 2023 December 10, 2023 December 11, 2023 December 12, 2023 December 13, 2023 December 14, 2023 December 15, 2023 December 16, 2023 December 17, 2023 December 18, 2023 December 19, 2023 December 20, 2023 December 21, 2023 December 22, 2023 December 23, 2023 December 24, 2023 December 25, 2023 December 26, 2023 December 27, 2023 December 28, 2023 December 29, 2023 December 30, 2023 December 31, 2023 January 1, 2024 January 2, 2024 January 3, 2024 January 4, 2024 January 5, 2024 January 6, 2024 January 7, 2024 January 8, 2024 January 9, 2024 January 10, 2024 January 11, 2024 January 12, 2024 January 13, 2024 January 14, 2024 January 15, 2024 January 16, 2024 January 17, 2024 January 18, 2024 January 19, 2024 January 20, 2024 January 21, 2024 January 22, 2024 January 23, 2024 January 24, 2024 January 25, 2024 January 26, 2024 January 27, 2024 January 28, 2024 January 29, 2024 January 30, 2024 January 31, 2024 February 1, 2024 February 2, 2024 February 3, 2024 February 4, 2024 February 5, 2024 February 6, 2024 February 7, 2024 February 8, 2024 February 9, 2024 February 10, 2024 February 11, 2024 February 12, 2024 February 13, 2024 February 14, 2024 February 15, 2024 February 16, 2024 February 17, 2024 February 18, 2024 February 19, 2024 February 20, 2024 February 21, 2024 February 22, 2024 February 23, 2024 February 24, 2024 February 25, 2024 February 26, 2024 February 27, 2024 February 28, 2024 February 29, 2024 March 1, 2024 March 2, 2024 March 3, 2024 March 4, 2024 March 5, 2024 March 6, 2024 March 7, 2024 March 8, 2024 March 9, 2024 March 10, 2024 March 11, 2024 March 12, 2024 March 13, 2024 March 14, 2024 March 15, 2024 March 16, 2024 March 17, 2024 March 18, 2024 March 19, 2024 March 20, 2024 March 21, 2024 March 22, 2024 March 23, 2024 March 24, 2024 March 25, 2024 March 26, 2024 March 27, 2024 March 28, 2024 March 29, 2024 March 30, 2024 March 31, 2024 April 1, 2024 April 2, 2024 April 3, 2024 April 4, 2024 April 5, 2024 April 6, 2024 April 7, 2024 April 8, 2024 April 9, 2024 April 10, 2024 April 11, 2024 April 12, 2024 April 13, 2024 April 14, 2024 April 15, 2024 April 16, 2024 April 17, 2024 April 18, 2024 April 19, 2024 April 20, 2024 April 21, 2024 April 22, 2024 April 23, 2024 April 24, 2024 April 25, 2024 April 26, 2024 April 27, 2024 April 28, 2024 April 29, 2024 April 30, 2024 May 1, 2024 May 2, 2024 May 3, 2024 May 4, 2024 May 5, 2024 May 6, 2024 May 7, 2024 May 8, 2024 May 9, 2024 May 10, 2024 May 11, 2024 May 12, 2024 May 13, 2024 May 14, 2024 May 15, 2024 May 16, 2024 May 17, 2024 May 18, 2024 May 19, 2024 May 20, 2024 May 21, 2024 May 22, 2024 May 23, 2024 May 24, 2024 May 25, 2024 May 26, 2024 May 27, 2024 May 28, 2024 May 29, 2024 May 30, 2024 May 31, 2024 June 1, 2024 June 2, 2024 June 3, 2024 June 4, 2024 June 5, 2024 June 6, 2024 June 7, 2024 June 8, 2024 June 9, 2024 June 10, 2024 June 11, 2024 June 12, 2024 June 13, 2024 June 14, 2024 June 15, 2024 June 16, 2024 June 17, 2024 June 18, 2024 June 19, 2024 June 20, 2024 June 21, 2024 June 22, 2024 June 23, 2024 June 24, 2024 June 25, 2024 June 26, 2024 June 27, 2024 June 28, 2024 June 29, 2024 June 30, 2024 July 1, 2024 July 2, 2024 July 3, 2024 July 4, 2024 July 5, 2024 July 6, 2024 July 7, 2024 July 8, 2024 July 9, 2024 July 10, 2024 July 11, 2024 July 12, 2024 July 13, 2024 July 14, 2024 July 15, 2024 July 16, 2024 July 17, 2024 July 18, 2024 July 19, 2024 July 20, 2024 July 21, 2024 July 22, 2024 July 23, 2024 July 24, 2024 July 25, 2024 July 26, 2024 July 27, 2024 July 28, 2024 July 29, 2024 July 30, 2024 July 31, 2024 August 1, 2024 August 2, 2024 August 3, 2024 August 4, 2024 August 5, 2024 August 6, 2024 August 7, 2024 August 8, 2024 August 9, 2024 August 10, 2024 August 11, 2024 August 12, 2024 August 13, 2024 August 14, 2024 August 15, 2024 August 16, 2024 August 17, 2024 August 18, 2024 August 19, 2024 August 20, 2024 August 21, 2024 August 22, 2024 August 23, 2024 August 24, 2024 August 25, 2024 August 26, 2024 August 27, 2024 August 28, 2024 August 29, 2024 August 30, 2024 August 31, 2024 September 1, 2024 September 2, 2024 September 3, 2024 September 4, 2024 September 5, 2024 September 6, 2024 September 7, 2024 September 8, 2024 September 9, 2024 September 10, 2024 September 11, 2024 September 12, 2024 September 13, 2024 September 14, 2024 September 15, 2024 September 16, 2024 September 17, 2024 September 18, 2024 September 19, 2024 September 20, 2024 September 21, 2024 September 22, 2024 September 23, 2024 September 24, 2024 September 25, 2024 September 26, 2024 September 27, 2024 September 28, 2024 September 29, 2024 September 30, 2024 October 1, 2024 October 2, 2024 October 3, 2024 October 4, 2024 October 5, 2024 October 6, 2024 October 7, 2024 October 8, 2024 October 9, 2024 October 10, 2024 October 11, 2024 October 12, 2024 October 13, 2024 October 14, 2024 October 15, 2024 October 16, 2024 October 17, 2024 October 18, 2024 October 19, 2024 October 20, 2024 October 21, 2024 October 22, 2024 October 23, 2024 October 24, 2024 October 25, 2024 October 26, 2024 October 27, 2024 October 28, 2024 October 29, 2024 October 30, 2024 October 31, 2024 November 1, 2024 November 2, 2024 November 3, 2024 November 4, 2024 November 5, 2024 November 6, 2024 November 7, 2024 November 8, 2024 November 9, 2024 November 10, 2024 November 11, 2024 November 12, 2024 November 13, 2024 November 14, 2024 November 15, 2024 November 16, 2024 November 17, 2024 November 18, 2024 November 19, 2024 November 20, 2024 November 21, 2024 November 22, 2024 November 23, 2024 November 24, 2024 November 25, 2024 November 26, 2024 November 27, 2024 November 28, 2024 November 29, 2024 November 30, 2024 December 1, 2024 December 2, 2024 December 3, 2024 December 4, 2024 December 5, 2024 December 6, 2024 December 7, 2024 December 8, 2024 December 9, 2024 December 10, 2024 December 11, 2024 December 12, 2024 December 13, 2024 December 14, 2024 December 15, 2024 December 16, 2024 December 17, 2024 December 18, 2024 December 19, 2024 December 20, 2024 December 21, 2024 December 22, 2024 December 23, 2024 December 24, 2024 December 25, 2024 December 26, 2024 December 27, 2024 December 28, 2024 December 29, 2024 December 30, 2024 December 31, 2024 January 1, 2025 January 2, 2025 January 3, 2025 January 4, 2025 January 5, 2025 January 6, 2025 January 7, 2025 January 8, 2025 January 9, 2025 January 10, 2025 January 11, 2025 January 12, 2025 January 13, 2025 January 14, 2025 January 15, 2025 January 16, 2025 January 17, 2025 January 18, 2025 January 19, 2025 January 20, 2025 January 21, 2025 January 22, 2025 January 23, 2025 January 24, 2025 January 25, 2025 January 26, 2025 January 27, 2025 January 28, 2025 January 29, 2025 January 30, 2025 January 31, 2025 February 1, 2025 February 2, 2025 February 3, 2025 February 4, 2025 February 5, 2025 February 6, 2025 February 7, 2025 February 8, 2025 February 9, 2025 February 10, 2025 February 11, 2025 February 12, 2025 February 13, 2025 February 14, 2025 February 15, 2025 February 16, 2025 February 17, 2025 February 18, 2025 February 19, 2025 February 20, 2025 February 21, 2025 February 22, 2025 February 23, 2025 February 24, 2025 February 25, 2025 February 26, 2025 February 27, 2025 February 28, 2025 March 1, 2025 March 2, 2025 March 3, 2025 March 4, 2025 March 5, 2025 March 6, 2025 March 7, 2025 March 8, 2025 March 9, 2025 March 10, 2025 March 11, 2025 March 12, 2025 March 13, 2025 March 14, 2025 March 15, 2025 March 16, 2025 March 17, 2025 March 18, 2025 March 19, 2025